Vous n'êtes pas seule si vous vous êtes déjà demandé s'il s'agissait d'un mal de tête lié à la périménopause ou si vous l'imaginiez. Pendant la périménopause, les maux de tête sont tout à fait normaux, réels et liés à la façon dont votre cerveau réagit aux changements hormonaux. Et connaître la raison peut atténuer le sentiment de rejet.
Les maux de tête liés à la périménopause ne sont pas accidentels. Elles résultent d'une interaction intense entre les hormones, la sensibilité neuronale et les systèmes cérébraux de traitement de la douleur. Et contrairement aux maux de tête dus à la tension ou au stress, ils sont liés à des rythmes biologiques qui varient au sein de votre organisme. N'essayons pas de trop nous attarder sur ce que nous avons à faire.
Pourquoi la périménopause peut provoquer des maux de tête
La première période est la périménopause, la période qui précède la ménopause, durant laquelle votre système hormonal se remet en marche, notamment en ce qui concerne les œstrogènes et la progestérone. Ces hormones ne se contentent pas de diminuer, elles sont complètement déréglées et varient de jour en jour, de semaine en semaine. Les œstrogènes peuvent affecter des neurotransmetteurs tels que la sérotonine et la dopamine, mais ce phénomène est impliqué dans le processus de perception de la douleur et de régulation du comportement des vaisseaux sanguins dans le cerveau.
Ces fluctuations du taux d'œstrogènes, en particulier pendant les périodes où il chute de façon importante, peuvent avoir un effet direct sur la sensibilité de votre cerveau à la douleur.
La particularité de ce phénomène lié à la périménopause (par opposition à une céphalée de tension typique) réside dans l'impact de ces changements hormonaux sur l'interaction sang-cerveau et les circuits neuronaux de la douleur. Les œstrogènes franchissent la barrière hémato-encéphalique et contribuent à moduler les substances chimiques impliquées dans le traitement de la douleur au sein du système nerveux central. Dans ce cas, lorsque la situation devient imprévisible, votre cerveau vous envoie un signal d'instabilité et vous risquez d'avoir des maux de tête.
Dans la réalité, cela signifie que ce qui pouvait être un mal de tête peu fréquent lorsque vous étiez plus jeune devient plus fréquent, plus intense ou d'une nature différente pendant la périménopause.
Différents types de maux de tête pendant la périménopause
1. Migraines hormonales
Si vous avez déjà souffert de migraines liées à votre cycle menstruel, la périménopause pourrait aggraver ces épisodes. Les migraines hormonales sont liées aux fluctuations d'œstrogènes, notamment à la chute brutale appelée « sevrage œstrogénique ». Ces migraines s'accompagnent souvent d'une sensibilité à la lumière, de nausées ou de douleurs pulsatiles d'un seul côté ou des deux côtés de la tête.
Cela rejoint les observations de nombreux membres de notre communauté neuroVIZR : la sensibilité migraineuse semble liée non seulement au stress, mais aussi à une sensibilité neuronale sous-jacente amplifiée par les fluctuations hormonales, comme expliqué dans notre article « Migraines menstruelles : quand votre cerveau devient plus sensible » . Cet article explore comment certains cerveaux sont câblés pour réagir plus intensément à des déclencheurs internes, notamment hormonaux.
2. Céphalées de tension
Ces maux de tête donnent l'impression d'avoir un bandeau serré autour de la tête. Ils sont souvent liés au stress, aux troubles du sommeil ou aux tensions musculaires au niveau du cou et de la mâchoire, autant de facteurs que la périménopause peut aggraver par les variations du cortisol et les réactions du système nerveux.
Facteurs déclencheurs qui aggravent les maux de tête
Les maux de tête pendant la périménopause ne sont pas un phénomène isolé. Certains facteurs du quotidien peuvent les amplifier :
-
Perturbations du sommeil : les bouffées de chaleur et les sueurs nocturnes perturbent le sommeil, ce qui sensibilise le cerveau à la douleur.
-
Stress et tension du système nerveux autonome : le stress chronique augmente le cortisol, ce qui contracte les muscles et abaisse le seuil de douleur.
-
Hydratation et alimentation : des changements de routine, la déshydratation, des variations de consommation de caféine ou certains aliments peuvent influencer votre système nerveux et le rendre plus vulnérable aux maux de tête.
-
Charge émotionnelle : L’anxiété, les sautes d’humeur ou les inquiétudes, qui peuvent s’intensifier pendant la périménopause, affectent également les circuits neuronaux impliqués dans la régulation de la douleur.
Au fond, un mal de tête périménopausique n'est pas simplement « un mal de tête », c'est la réaction de votre système nerveux central à de nombreux changements internes simultanés.
Comment gérer ces maux de tête
Il n'existe pas de solution miracle, mais il existe un chemin vers le soulagement qui respecte à la fois la biologie de votre cerveau et votre expérience vécue :
1. Modèles de pistes
Observez quand surviennent vos maux de tête : à quel moment de la journée, par rapport au sommeil, au stress ou aux repas. Cela permet à votre cerveau de comprendre leur origine et de ne pas se contenter de décrire une douleur qui « surgit de nulle part ».
2. Régulation du système nerveux
Des pratiques simples comme la respiration, l'ancrage et l'auto-apaisement par un léger toucher aident à calmer le système nerveux autonome, ce qui diminue la sensibilité à la douleur.
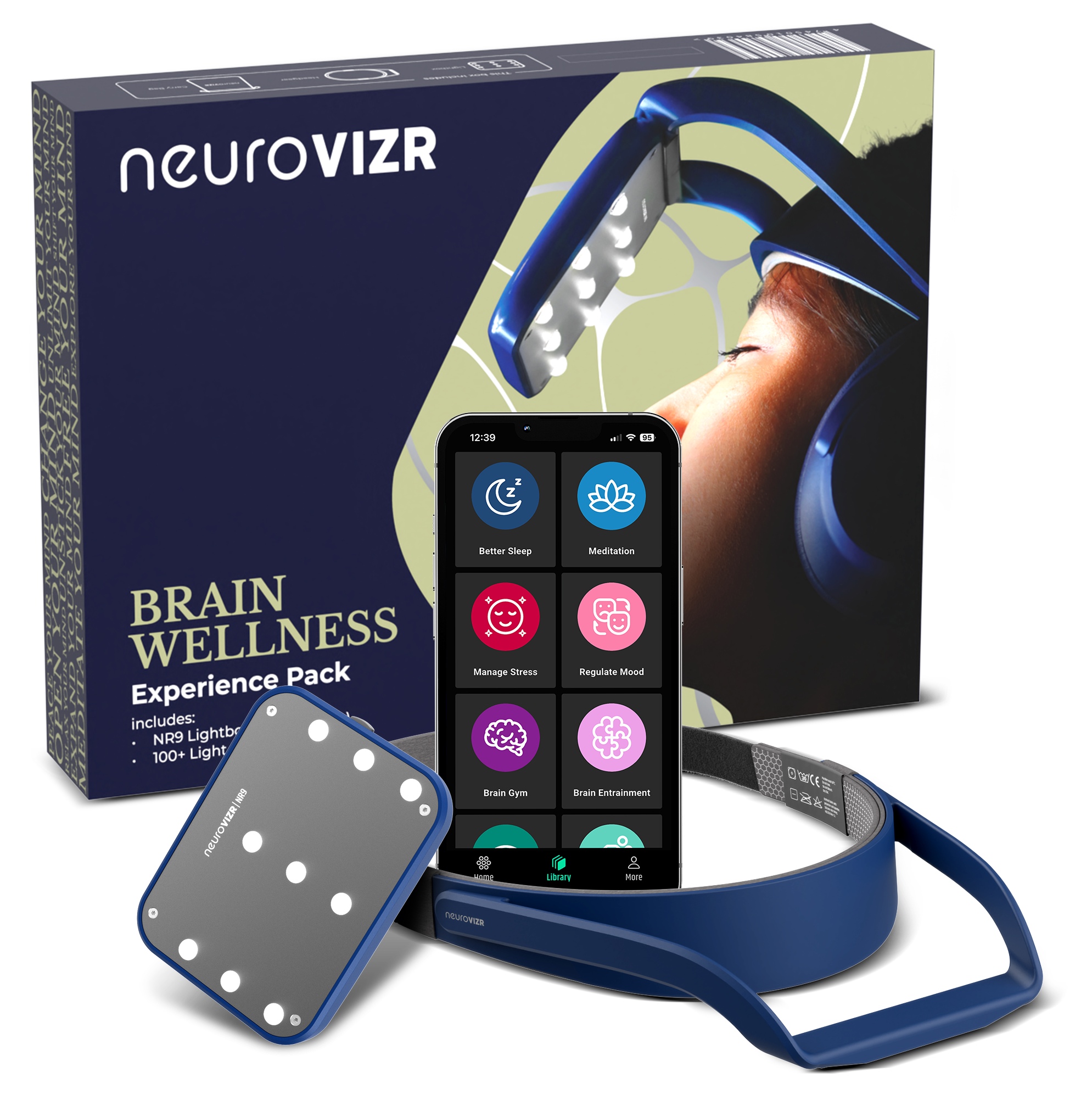
C’est pourquoi de nombreuses personnes trouvent utiles les approches qui favorisent la régulation cérébrale. Par exemple, des technologies comme neuroVIZR peuvent contribuer à la cohérence neuronale et à la réduction du stress, vous aidant ainsi à apaiser votre système nerveux sans médicaments. Les motifs lumineux et sonores de l’appareil sont conçus pour guider votre cerveau vers des états plus calmes, offrant potentiellement un soulagement lorsque les hormones rendent votre cerveau hypersensible.
3. Un sommeil régulier et une routine
La stabilisation des rythmes circadiens aide à protéger votre système nerveux contre les fluctuations hormonales.
4. Soutien professionnel
Si les maux de tête sont intenses, changent soudainement ou s'accompagnent de symptômes neurologiques (comme des troubles de la vision ou un engourdissement), c'est un signe qu'il faut consulter un professionnel de la santé.
Conclusion
L'existence des maux de tête liés à la périménopause n'est pas un mythe et ils résultent d'une interaction très complexe et dynamique entre les hormones et le système nerveux. C’est de la même manière que vous pouvez savoir que vous êtes maître de votre destin plutôt que dans la confusion.
Ce n'est pas votre cerveau qui défaille, mais il s'habitue au changement. En vous surveillant doucement, en soutenant votre système nerveux, en maintenant des routines régulières et en faisant preuve de bienveillance envers vous-même, vous serez capable de gérer ces maux de tête sans éprouver de peur.
Et si la périménopause provoque également de l'anxiété ou des sautes d'humeur, vous trouverez peut-être des informations complémentaires dans notre article sur les troubles anxieux liés à la périménopause, dans lequel nous expliquons comment les changements hormonaux influencent à la fois l'humeur et le contrôle neuronal.
FAQ
La périménopause peut-elle provoquer des maux de tête même si je n'en ai jamais eu auparavant ?
Oui. De nombreuses femmes souffrent de maux de tête pour la première fois pendant la périménopause en raison des fluctuations du taux d'œstrogènes, des changements de sommeil et d'une sensibilité accrue du système nerveux.
Les maux de tête liés à la périménopause sont-ils généralement des migraines ou des céphalées de tension ?
Les deux peuvent être en cause. Certaines personnes développent des migraines hormonales liées à une chute du taux d'œstrogènes, tandis que d'autres souffrent de céphalées de tension liées au stress, aux tensions musculaires ou à un mauvais sommeil.
Les maux de tête liés à la périménopause surviennent-ils à des moments précis ?
Oui, souvent. Les maux de tête peuvent survenir en fonction des cycles menstruels, lors de périodes de stress intense, après une mauvaise nuit de sommeil ou le matin, lorsque les taux d'hormones et de cortisol fluctuent.
L’anxiété pendant la périménopause peut-elle aggraver les maux de tête ?
Oui. L'anxiété active la réponse au stress, ce qui peut accroître la tension musculaire et diminuer la tolérance à la douleur. Les changements hormonaux peuvent accentuer cette sensibilité corps-cerveau.
Source du contenu
-
Clinique Mayo
-
Ligne d'assistance santé
-
Vitalia Santé
-
MLRB (Blog de recherche médicale et de style de vie)
Clause de non-responsabilité
Ce contenu est fourni à titre informatif et éducatif uniquement et ne constitue en aucun cas un avis médical, un diagnostic ou un traitement. neuroVIZR ne remplace pas les conseils d'un professionnel de santé. Consultez toujours un professionnel de santé qualifié pour toute question relative à votre état de santé, vos symptômes ou vos décisions thérapeutiques.






















Partager:
Migraines menstruelles : quand votre cerveau devient plus sensible
Comprendre l'anxiété pendant la périménopause